Результати досліджень та їх обговорення

Проведені гормональні дослідження показали, що в більшості новонароджених із транзиторним гіпотиреозом (70,4%) функція щитоподібної залози відновлювалася до кінця другого місяця життя. Однак у 7,4% із них зберігався підвищений (8,2 ± 1,7 мОД/л) рівень ТТГ, що свідчило про неповне відновлення функції щитоподібної залози до кінця періоду новонародженості. У 14,8% дітей і з неонатальним транзиторним… Читати ще >
Результати досліджень та їх обговорення (реферат, курсова, диплом, контрольна)
Оцінка стану новонароджених матерями без патології щитоподібної залози за шкалою Апгар становила в середньому 7,9 ± 0,3 бал, а одразу після народженн я і 8,3 ± 0,2 бал, а через 5 хв. У групі новонароджених матерями із субклінічним гіпотиреозом оцінка за шкалою Апгар була вірогідно нижчою (P < 0,05) і становила відповідно 6,9 ± 0,2 і 7,2 ± 0,1 бала. Масо-ростовий коефіцієнт у дітей, народжених матерями із субклінічним гіпотиреозом, був вірогідно нижчим порівняно з іншими новонародженими. Спостереження за новонародженими в ранньому неонатальному періоді свідчить про значну частоту відхилень від нормального перебігу адаптації в дітей, народжених матерями із субклінічним гіпотиреозом.
Нами вивчено залежність рівня концентрації ТТГ у крові новонароджених від наявності тиреоїдної патології в їхніх матерів (табл.1).

Середній вміст ТТГ у крові дітей, народжених жінками з дифузним нетоксичним зобом IA ступеня, має тенденцію до підвищення. У групі новонароджених від матерів із зобом IБ ступеня вміст ТТГ перевищує показник контрольної групи в 1,68 раза. При збільшенні розмірів ендемічного зоба в матерів до II ступеня рівень ТТГ у дітей вірогідно зростає й перевищує контрольні параметри в 2,3 раза.
Найвагоміший вплив на підвищення вмісту ТТГ у крові новонароджених має наявність субклінічного гіпотиреозу в матері. Так, рівень ТТГ у крові дітей, народжених жінками із субклінічним гіпотиреозом, перевищує показник контрольної групи в 3,6 раза.
Максимальний показник у групі новонароджених від матерів із субклінічним гіпотиреозом був значно вищим — 38,5 мОД/л, у 14% дітей параметри вмісту ТТГ досягали рівня, характерного для вродженого гіпотиреозу (20 мОД/л і більше).
О тримані результати свідчать, що порушення функціонального стану щитоподібної залози в матерів негативно впливає на тиреоїдний статус народжених ними дітей. Із збільшенням ступеня зоба в матерів (за умов відносної гіпотироксинемії) та наявності субклінічного гіпотиреозу пригнічення тиреоїдної активності в їхніх дітей зростає, що відповідає результатам досліджень інших авторів [3, 8].
Частота неонатального транзиторного гіпотиреозу та його вплив на здоров’я та розвиток дітей. За результатами обстеження 245 новонароджених на основі виявлення перехідної гіпертиреотропінемії (>20 мОД/л) було сформовано групу пацієнтів і з неонатальним транзиторним гіпотиреозом (n = 27). До контрольної групи (n = 55) увійшли діти з нормальними показниками тиреоїдної активності в неонатальному періоді. Спостереження охоплювало період від народження до двох років життя.
Проведений аналіз показав, що у виникненні транзиторного гіпотиреозу в новонароджених основн, а роль належить функціональному стану щитоподібної залози матері. Серед дітей, народжених матерями з АІТ, частота неонатального транзиторного гіпотиреозу становила 16,7%; у дітей, народжених матерями із субклінічним гіпотиреозом — 27,2%. У той же час серед дітей, народжених матерями з дифузним нетоксичним зобом, частота неонатального транзиторного гіпотиреозу становила 7,3%, а серед дітей, народжених матерями без тиреоїдної патологіїї, — 5,2%.
Проведені гормональні дослідження показали, що в більшості новонароджених із транзиторним гіпотиреозом (70,4%) функція щитоподібної залози відновлювалася до кінця другого місяця життя. Однак у 7,4% із них зберігався підвищений (8,2 ± 1,7 мОД/л) рівень ТТГ, що свідчило про неповне відновлення функції щитоподібної залози до кінця періоду новонародженості. У 14,8% дітей і з неонатальним транзиторним гіпотиреозом нормалізація показників ТТГ відбувалася на 6-му, а в 7,4% - на 9-му місяці життя. І лише наприкінці першого року життя спостерігали нормалізацію показників ТТГ у двох дітей. Однак напри кінці першого року життя в 7,4% дітей зареєстровано рівні Т4 на нижній межі нормальних значень (51,5 ± 3,6 нмоль/л). Звертає на себе увагу той факт, що знижені показники рівня Т4 вірогідно частіше відзначалися в обстежених із відхиленнями у психомоторному розвитку, ніж у дітей з нормальним розвитком (51,9 і 18,2% відповідно; P < 0,05). Крім того, рівень нервово-психічного розвитку безпосередньо корелював і з показниками Т4 на першому році життя (r = 0,32; P < 0,05).
Подальше динамічне обстеження дітей, які перенесли неонатальний транзиторний гіпотиреоз, підтвердило отримані на початковому етапі спостереження дані про більш значні відхилення у стані їх здоров’я порівняно з обстеженими контрольної групи. Протягом першо го ро ку життя спостерігалися відставання у фізичному розвитку (у 12 місяців — на 22,2%), а також часто соматичн, а і неврологічн, а патології. Встановлені в ході кореляційного аналізу зв’язки між показниками тиреоїдної активності в неонатальному періоді й рівнем нервово-психічного (r = 0,54; P < 0,01) і фізичного (r = 0,32; P < 0,01) розвитку на першому році життя, перинатальним ураженням ЦНС (r = 0,62; P < 0,001) засвідчують значення навіть перехідної тиреоїдної недостатності, що спостерігається на ранніх етапах онтогенезу, для подальшого неврологічного розвитку дітей і формування їх здоров’я. Отримані нами результати відповідають дослідженням інших авторів [2, 7].
Аналіз нервово-психічного розвитку дітей раннього віку. У дітей, народжених матерями із зобом, протягом усіх періодів спостереження відзначалися вірогідно нижчі показники нервово-психічного розвитку, ніж серед їхніх ровесників із контрольної групи. Відставання нервово-психічного розвитку дітей від матерів із зобом у різні періоди спостереження проявлялося неоднозначно. Так, протягом перших трьох місяців життя звертала на себе увагу тенденція до меншого вираження емоцій у дітей Нерідко на першому році життя як в основній, так і у контрольній групах відзначали відхилення показника становлення рухів рук.
Однак якщо в контрольній групі число дітей, у яких відзначалися труднощі при виконанні рухів руками, було відносно незначним і практично стабільним упродовж року (7,3 — 4,9%), то у групі народжених матерями із зобом це число перевищувало в 1,7 раз, а відповідний показник у контрольній групі, досягаючи максимуму в 6 — 9-місячному віці. У той же час порушення становлення рухів рук в основній групі траплялися у 3,5 раз, а частіше, ніж у контрольній.
Динамічні спостереження за формуванням у дітей активно го мовлення показали, що в контрольній групі відхилення від норми частіше траплялися на першому році життя. На другому році відбувалося помітне зниження кількості таких дітей, частка яких не перевищувала 6%. Сумарні показники нервово-психічного розвитку в дітей основної та контрольної груп також істотно відрізнялися. Показник числа непорушених функцій у дітей, народжених матерями із зобом, через 3, 6, 12 і 24 місяці був вірогідно нижчим (відповідно на 7,6; 5,4; 14,3 і 4,5%). Показники нервово-психічного розвитку в контрольній групі через 1 рік (99,03 ± 1,82) і 2 роки (99,03 ± 1,88) також були вірогідно вищими, ніж в основній (відповідно 84,72 ± 1,86 і 94,53 ± 1,14; P < 0,05).
Стійкі тенденції щодо частоти й характеру встановлених порушень дозволяють дійти висновку про несприятливий вплив дифузного нетоксичного зоба у вагітних жінок на психомоторний розвиток народжених ними дітей.
Імунологічна реактивність у дітей раннього віку. Спостереження за дітьми здійснювали від народження до досягнення ними дворічного віку. На початку дослідження під спостереженням перебувало 114 дітей, а до кінця другого року — 67. Група з 41 дитини на першому і 32 — на другому році життя від жінок, у яких не було патології щитоподібної залози, була контрол ьною. У решти матерів під час вагітності відзначалися: дифузний нетоксичний зоб (IА ступеня — у 71, IБ ступеня — у 35, II ступеня — у 8), АІТ — у 18, субклінічний гіпотиреоз — в 11.
Отримані нами дані засвідчують той факт, що наявність АІТ та субклінічного гіпотиреозу в жінок під час вагітності статистично вірогідно знижувало частку дітей, які не перенесли захворювань вірусної і бактеріальної етіології впродовж перших трьох місяців життя. Відповідний показник у контрольній групі (діти жінок без тиреоїдної патології) був у 1,8 раз, а вищим. При цьому ступінь збільшення щитоподібної залози в матері істотно не впливав на захворюваність дітей. У віці до 6 місяців тенденція до більш високої захворюваності у дітей, народжених матерями з тиреоїдною патологією, зберігалася, хоча розбіжності не мали статистично значущого характеру. Частка народжених матерями з АІТ та субклінічним гіпотиреозом дітей, які не хворіли впродовж у сього року, була в 3,2 раз, а меншою, ніж у контрольній групі, що підтверджено при статистичній обробці даних.
У табл. 2 наведено результати функціонального стану нейтрофілів у дітей різних груп. Діти, у матерів яких не було патології щитоподібної залози, відзначалися найкращими показниками спонтанного НСТ-тесту. Найнижчі показники встановлено в дітей, матері яких мали АІТ та субклінічний гіпотиреоз. Загалом у дітей від матерів із АІТ та субклінічним гіпотиреозом активність спонтанного НСТ-тесту знижувалася на 17% (P<0,05).
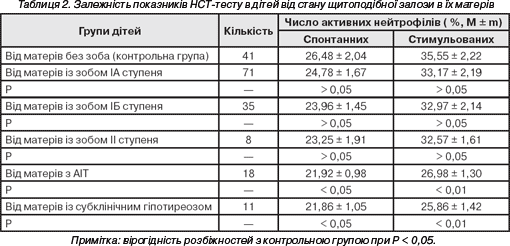
тероїдний патологія щитоподібний залоза Така ж тенденція, але значно більш виражена, спостерігалася і при зіставленні результатів стимульованого НСТ-тесту. Число активних нейтрофілів у дітей від матерів із АІТ та субклінічним гіпотиреозом було меншим, ніж у контрольній групі на 24%. При цьому статистично вірогідне зниження відзначалося як у дітей від матерів з АІТ, так із субклінічним гіпотиреозом.
Встановлено розбіжності і при аналізі інтенсивності приросту числа активних нейтрофілів після стимуляції. У контрольній групі цей приріст становив 34%, у той час як у дітей жінок із АІТ та субклінічним гіпотиреозом — лише 23%.
Після аналізу інфекційної захворюваності і результатів НСТ-тесту в дітей нами зіставлено показники соматичної патології. Частота всіх проаналізованих захворювань у дітей першого року життя, народжених матерями з тиреоїдною патологією, була більшою, ніж у їхніх ровесників з контрольної групи. Особливе місце посідають залізодефіцитна анемія, а також преі перинатальне ураження центральної нервової системи. На другому році життя частота соматичних захворювань в обох групах помітно зменшилася. Однак тенденція до більшої захворюваності дітей основної групи зберігалася й на другому році життя: частота всіх виявлених захворювань у них була вищою, а при зіставленні випадків рахіту — статистично вірогідною.
Вплив йодної профілактики на функціональний стан щитоподібної залози вагітних. Нами здійснено вивчення впливу додаткового надходження йоду у вигляді препарату Йодомарин-200 на показники екскреції йоду з сечею, розміри й функціональні параметри щитоподібної залози у вагітних жінок.
До дослідження було відібрано 45 вагітних жінок із дифузним нетоксичним зобом IА, IБ і II ступенів, які постійно проживали у Верховинському районі (рівень екскреції йоду з сечею становив < 100 мкг/л). До першої групи увійшло 23 жінки, які не отримували Йодомарин у продовж вагітності. Профілактика йододефіцитних захворювань у цих жінок здійснювалася шляхом вживання йодованої кухонної солі. Другу групу сформували 22 жінки, яким починаючи з 12 — 14-го тижнів (часу взяття на облік у жіночій консультації) і до завершення вагітності було призначено Йодомарин. На початку обстеження середній рівень йодурії становив у першій групі 53,8 ± 2,4 мкг/л, у другій групі - 55,6 ± 4,2 мкг/л. Під час обстеження у третьому триместрі було встановлено статистично вірогідне підвищення екскреції йоду з сечею у жінок другої групи до 94,8 ± 6,4 мкг/л (P < 0,05). У жінок першої групи статистично вірогідних змін йодурії впродовж вагітності не відзначалося (табл. 3).

На початку вагітності об'єм щитоподібної залози становив 16,2 ± 1,1 см³ у жінок першої групи і 16,1 ± 1,9 см3 — другої групи. Середній приріст тиреоїдного об'єму впродовж вагітності (обчислений як різниця цих показників у третьому і першому триместрах) становив 8,6 ± 0,9 см³ у першій групі та 1,3 ± 0,1 см³ у другій групі (P < 0,05).
Негативна кореляція (коефіцієнт кореляції дорівнює - 0,31) встановлена між зростанням тиреоїдного об'єму та рівнем йодурії у третьому триместрі вагітності в жінок першої групи.
Прийом упродовж вагітності йодовмісного препарату нормалізує йодне забезпечення матері, зменшує число акушерських ускладнень, а також ризик порушень розвитку плода й новонародженого.
Результати проведених нами досліджень свідчать, що в регіонах із йодним дефіцитом необхідно вважати вагітних із наявністю патології щитоподібної залози та їх дітей групою високого ризику виникнення ускладнень вагітності й пологів та розвитку транзиторного неонатального гіпотиреозу. В ендемічних районах із метою своєчасного виявлення порушень функції щитоподібної залози під час вагітності рекомендується динамічне спостереження за станом здоров’я вагітних із здійсненням УЗД та визначенням рівнів ТТГ і Т4 у першому та третьому триместрах. Вагітним, які проживають за умов йодн ого дефіциту, слід призначати препарати йодиду калію (у дозі 200 мкг/добу впродовж усієї гестації та періоду лактації). Враховуючи значення неонатального скринінгу для раннього виявлення тиреоїдної дисфункції, рекомендується в районах і з йодною недостатністю визначення вмісту тиреотропного гормона в новонароджених на 4−5 день життя (у недоношених — на 7−14 день). Рекомендується проведення повторних (через 1 та 2 роки) досліджень рівнів ТТГ і Т4 у дітей, які перенесли в неонатальному періоді транзиторний гіпотиреоз.